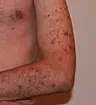
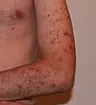
La cueillette de la peau, plus connue sous le nom d’excoriation, n’est pas reconnue comme une maladie indépendante dans la classification internationale des maladies (CIM-10) utilisée à travers l’Europe. Elle figure plutôt dans la catégorie F63, celle des troubles du contrôle des impulsions. Du côté du DSM, le manuel américain qui fait référence en psychiatrie, la version DSM-5 accorde désormais à l’excoriation un chapitre entier dans la famille des troubles apparentés au TOC. Pour que le diagnostic soit posé, plusieurs critères doivent être réunis. Les voici résumés :
- Des gestes répétés de grattage ou de manipulation de la peau, entraînant des plaies ou des lésions visibles.
- Des tentatives répétées pour freiner ou stopper ce comportement, généralement infructueuses.
- Un impact marqué sur le quotidien, que ce soit par une gêne sociale, professionnelle ou une souffrance psychologique.
- L’absence de lien avec une prise de substances ou un autre problème médical.
- Un comportement qui ne s’explique pas mieux par une autre pathologie psychiatrique ou une addiction.
Ce trouble ne cible pas une seule zone. Les mains, les pieds, le visage, le cuir chevelu, mais aussi les bras ou les jambes : aucun endroit de la peau n’est vraiment à l’abri. Beaucoup de personnes commencent par chercher des irrégularités, croûtes de guérison, boutons, piqûres d’insecte, cicatrices, points noirs, grains de beauté, et s’attardent ensuite sur le moindre relief suspect. Le grattage s’opère le plus souvent avec les doigts ou les ongles, mais certains n’hésitent pas à recourir à des objets du quotidien : ciseaux, pinces à épiler, limes à ongles, couteaux. Il arrive même que la personne aille jusqu’à ingérer ce qu’elle retire. Ce comportement, bien loin d’être anodin, peut rapidement s’installer dans la routine et devenir difficile à contrôler.
On aurait tort de croire que la cueillette de la peau n’est qu’une mauvaise habitude sans conséquence. Les chiffres parlent d’eux-mêmes : une étude a révélé que 18 % des personnes concernées y consacrent plus de huit heures par jour, ou y pensent constamment. Pour 77 % d’entre elles, plus d’une heure quotidienne s’envole à gratter, triturer, examiner, recommencer.
La honte accompagne souvent ce trouble. Beaucoup s’efforcent de dissimuler les traces ou de pratiquer en secret, marqués par des souvenirs d’enfance et des réactions parentales parfois dures ou incomprises. L’intervention d’un médecin ou d’un dermatologue n’arrange pas toujours la situation, tant l’incompréhension sociale est grande. Cette accumulation de jugements et d’échecs contribue à l’isolement des personnes concernées, qui hésitent à demander de l’aide. Pourtant, un accompagnement approprié peut réellement permettre de se libérer du problème.
Les conséquences dépassent la simple gêne esthétique. Le grattage répété laisse des cicatrices, peut provoquer des déformations, voire de l’eczéma chronique. Les lésions répétées ouvrent la porte à des infections sérieuses, notamment lorsque les mains ou d’autres parties du corps sont constamment blessées. Pour ceux dont le système immunitaire est fragilisé, les risques sont encore accrus. S’ajoute à cela la douleur, la difficulté à effectuer certaines tâches du quotidien, et parfois des limitations professionnelles. À terme, la cueillette de la peau peut entamer la confiance en soi et peser lourdement sur la qualité de vie.
Tester son estime de soi peut parfois aider à comprendre ce que l’on traverse. Le psychologue Nikolaj Hill propose à cet effet des outils et des tests accessibles ici.
Ce trouble s’accompagne généralement d’un mélange de tension, d’excitation, puis de soulagement après le geste. Il peut se manifester de façon impulsive, sans que la personne n’en ait vraiment conscience, ou bien être recherché de manière plus délibérée, presque ritualisée.
Par rapport au TOC classique, une différence majeure ressort : la cueillette de la peau n’est pas associée à des obsessions envahissantes, mais à une envie irrésistible, difficile à contenir.
Fréquence et profils concernés
Les études les plus fiables estiment que 1,4 à 5,4 % de la population sont touchés par ce trouble. Au sein des services psychiatriques, ce chiffre grimpe à 10 %. L’âge d’apparition se situe généralement autour de 12 à 15 ans, même si les premiers gestes peuvent survenir plus tôt ou plus tard. Dans la majorité des cas, le trouble devient chronique. Les femmes sont davantage concernées que les hommes, et la cueillette de la peau est particulièrement répandue chez celles et ceux qui présentent un trouble dysmorphique corporel (BDD). Il n’est pas rare non plus qu’elle s’associe à la trichotillomanie (arrachage compulsif des cheveux), jusqu’à 38 % des cas, ou à d’autres troubles obsessionnels (de 4 à 36 %).
Un fait se dégage : manipuler sa peau arrive à beaucoup, mais seule une part développe une forme sévère, avec un impact réel sur la vie sociale, professionnelle et personnelle. Beaucoup hésitent à consulter. Certains finissent même par s’accommoder de leurs gestes, surtout si le trouble reste modéré.
Prise en charge et accompagnement
La thérapie cognitivo-comportementale (TCC) adaptée à la cueillette de la peau repose sur une collaboration étroite entre le psychologue et la personne concernée. L’objectif ? Comprendre l’origine et le fonctionnement du trouble, puis agir concrètement sur les facteurs qui l’entretiennent.
Avant de démarrer, des entretiens et des tests permettent de cerner la nature exacte du trouble et d’identifier d’éventuels troubles associés. Une orientation vers un médecin généraliste ou un dermatologue est souvent conseillée : même en l’absence de maladie cutanée spécifique, un professionnel saura proposer des conseils de soins adaptés durant le parcours thérapeutique.
La TCC propose plusieurs axes de travail, adaptés à la situation de chaque personne. Parmi les outils les plus fréquemment mobilisés, on retrouve :
- L’identification précise des situations à risque et des comportements associés
- La définition d’objectifs concrets et réalistes
- Un travail sur la motivation au changement
- Un volet d’information sur le trouble et sur la démarche thérapeutique
- L’observation régulière des symptômes sur une période donnée
- Une analyse des facteurs déclencheurs, des souvenirs associés et des schémas de pensée
- La restructuration cognitive pour remettre en question certains automatismes
- Des exercices d’exposition à des situations problématiques, pour apprendre à réagir différemment
- Des stratégies pour retarder ou éviter le geste (inhibition de la réponse)
- La formation à l’inversion des habitudes (HRT)
- L’apprentissage de nouvelles réactions dans des contextes identifiés
- Le développement de la bienveillance envers soi et de la pleine conscience
- Des techniques de relaxation progressive
- Un suivi de l’évolution et un plan de consolidation pour prévenir les rechutes
Chaque parcours est unique, modulé en fonction de la sévérité du trouble, des éventuels autres problèmes psychiques et des ressources propres à chacun. Le dialogue et l’adaptation restent les maîtres-mots pour progresser.
Pour aller plus loin, on peut se référer à des ouvrages spécialisés comme celui de Bohni, M. K. et Bennedsen, B. E. (2014), « TOC, Maladie et traitement, Pour les thérapeutes », publié chez Reitzels.
Face à la cueillette de la peau, la tentation de minimiser ou de cacher le trouble est forte. Pourtant, un accompagnement adapté permet d’en sortir. Reste à faire le premier pas : celui qui transforme une habitude envahissante en un défi surmonté, et rend à la peau, et à l’esprit, leur liberté.